DES en Gastroentérologie et Endoscopie digestive
DR. JUAN AMARIS
La spécialité du Docteur Amaris est l’appareil digestif, son fonctionnement, ses pathologies et le traitement des organes qui le constituent. Il est notamment spécialiste des maladies hépatobiliaires et bilio pancréatiques à savoir les maladies du foie, de la vésicule et des voies biliaires, les maladies du pancréas et de la rate.
Obtenir un RDV
Cliquez ici
Horaires d'ouverture secrétariat
- Lundi - Vendredi 9h00 - 20.30
EXPERTISES
Gastro-entérologie
La gastro-entérologie est une discipline médicale qui concerne l'ensemble de l'appareil digestif, les intestins mais aussi le foie, les voies biliaires, le pancréas, etcEndoscopie interventionnelle
Le terme Endoscopie est un terme générique, qui signifie "regarder à l'intérieur ». Si ces examens donnent lieu à des petites interventions par exemple une exérèse de lésions alors on appelle ça de la fibroscopie interventionnelle .Coloscopie
La coloscopie est un examen du colon, grâce à une fibre optique souple qui par le biais d'une caméra permet de visualiser sur un écran vidéo la paroi interne de cet organe.Hépatologie
L'hépatologie est une spécialité médicale branche de la gastro-entérologie qui étudie le fonctionnement et les maladies du foie et des voies biliaires.Fibroscopie
Tous les examens endoscopiques sont réalisés grâce à une fibre optique souple (fibroscopie) qui par le biais d'une caméra permet de visualiser sur un écran vidéo tout ou partie de l'organe concerné par cette endoscopie.Le reflux gastro-œsophagien (RGO)
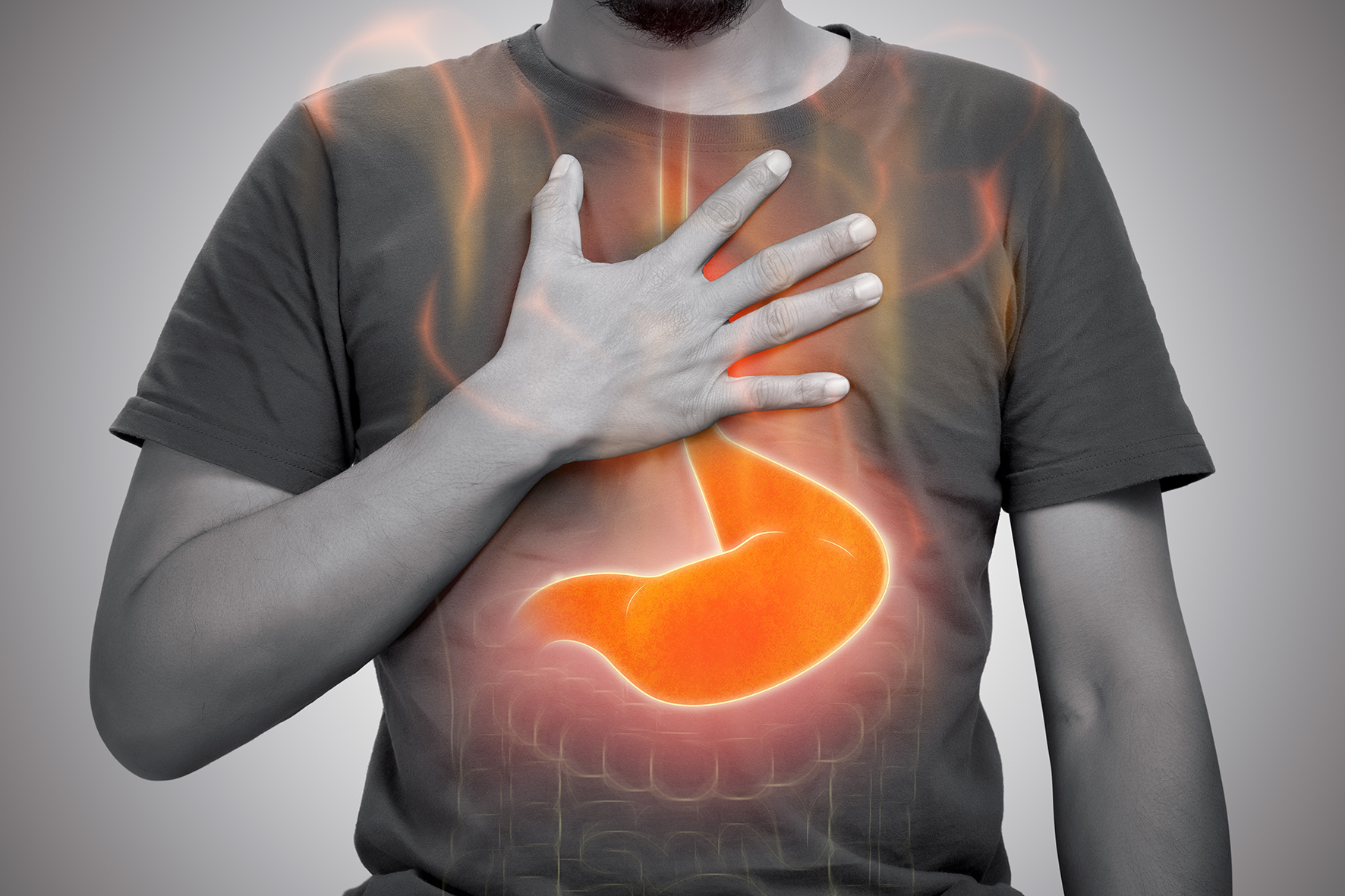
Le reflux gastro-œsophagien (RGO) survient lorsque l'acide gastrique remonte dans l'œsophage, généralement en raison d'un dysfonctionnement du sphincter œsophagien inférieur, qui empêche normalement cette remontée.
Ses symptômes varient selon les individus mais incluent souvent des brûlures d'estomac, un pyrosis (sensation de brûlure thoracique), des régurgitations acides, une toux chronique, des difficultés à avaler, une sensation de gorge serrée et parfois des douleurs thoraciques pouvant évoquer une crise cardiaque.
Plusieurs facteurs augmentent le risque de RGO : l'obésité, la grossesse, le tabagisme, l'alcool, une alimentation riche en épices ou en gras, certains médicaments (notamment les anti-inflammatoires non stéroïdiens) et des pathologies comme l'hernie hiatale.
Le traitement repose sur des ajustements du mode de vie (perte de poids, éviction des aliments déclencheurs, arrêt du tabac et de l’alcool) et des médicaments comme les inhibiteurs de la pompe à protons (IPP), qui réduisent la production d'acide. Dans les cas sévères ou résistants, une intervention chirurgicale peut être nécessaire pour renforcer le sphincter œsophagien.
Un suivi médical est essentiel pour éviter les complications, telles que l'œsophagite, l’ulcère ou la sténose œsophagienne, ainsi que l'œsophage de Barrett, un facteur de risque du cancer de l'œsophage.
En somme, le RGO peut être inconfortable et entraîner des complications s’il n’est pas pris en charge. Une consultation médicale permet d’obtenir un diagnostic précis et un traitement adapté.
N'oubliez pas de consulter le Docteur Juan Amaris pour des conseils personnalisés en fonction de votre état de santé spécifique.
Consultez votre hépato-gastroentérologue le Dr Juan Amaris

MARS BLEU 2025
Le dépistage peut vous sauver la vie
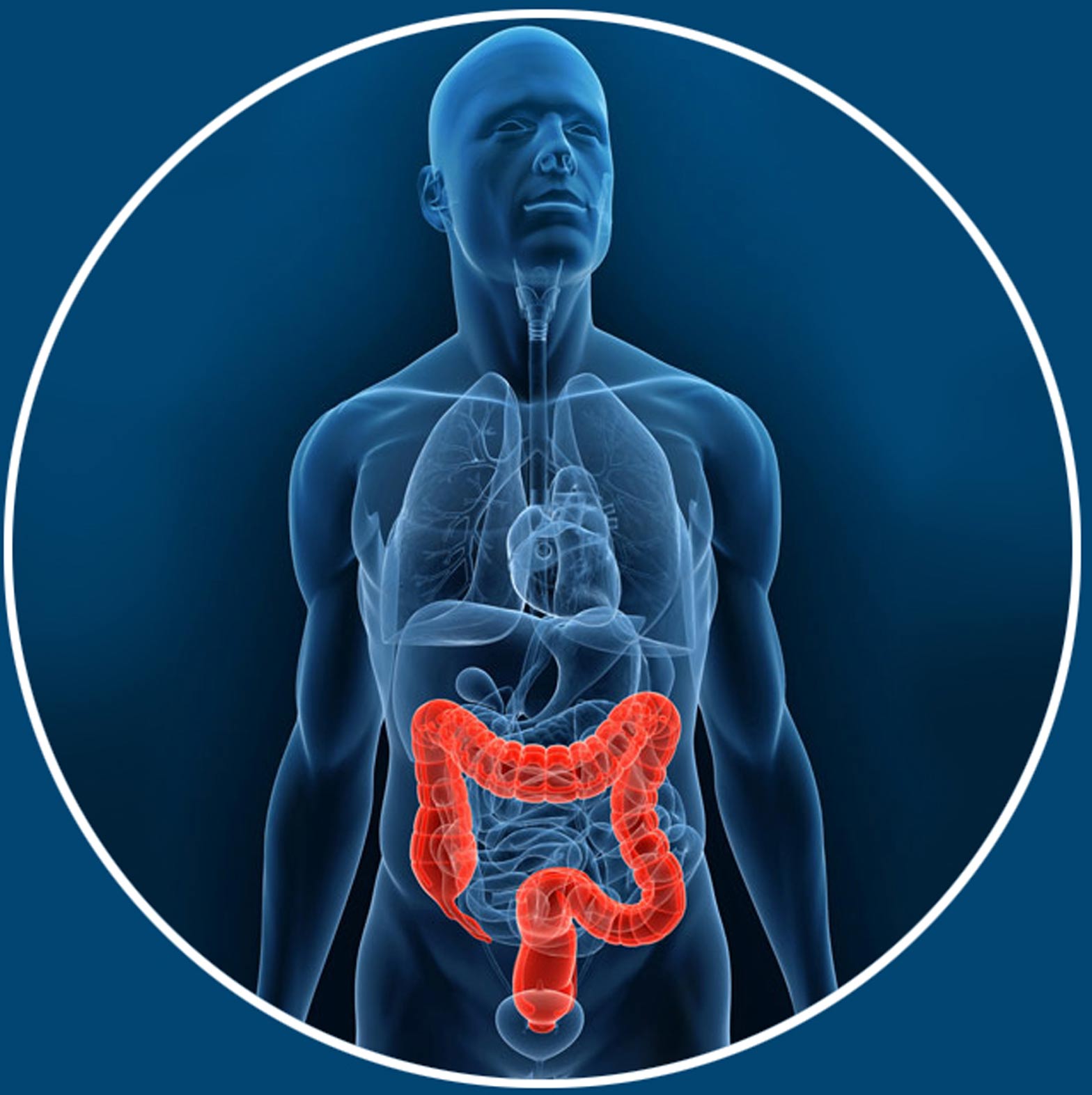
Le cancer colorectal touche plus de 43 000 personnes chaque année, soit près de 120 cas diagnostiqués par jour.
C'est après 50 ans que 95% des cancers colorectaux surviennent .
Avec un dépistage suffisamment tôt, le cancer colorectal se guérit dans 9 cas sur 10.
Faites-vous depister. Parler-en au docteur Juan Amaris.
En savoir plus

Le Cancer Colorectal : Comprendre la Maladie, ses Symptômes et ses Traitements
Le cancer colorectal, également appelé cancer du côlon ou du rectum, se développe dans le gros intestin (côlon) ou la partie terminale du gros intestin (rectum). C'est l'un des cancers les plus fréquents, touchant aussi bien les hommes que les femmes.
On distingue plusieurs types de cancers colorectaux, parmi lesquels :
- Adénocarcinome : Il s'agit du type le plus courant, qui se forme dans les cellules glandulaires de la paroi interne du côlon ou du rectum.
- Carcinoïde : Un type rare de cancer colorectal qui se développe dans les cellules endocrines du côlon ou du rectum.
- Lymphome : Une forme de cancer affectant le système lymphatique du côlon ou du rectum.
Qu'est-ce que le cancer colorectal ?
Le cancer colorectal survient lorsque des cellules anormales se multiplient dans la paroi interne du côlon ou du rectum. Ces cellules peuvent se transformer en tumeurs malignes, capables d'envahir les tissus voisins et de se propager à d'autres organes.
Facteurs de risque
Plusieurs facteurs peuvent augmenter la probabilité de développer un cancer colorectal, notamment :
- Âge avancé : Le risque de cancer colorectal augmente avec l'âge.
- Antécédents familiaux : Un historique familial de cancer colorectal peut accroître le risque.
- Alimentation : Une diète riche en viandes rouges et en graisses saturées peut augmenter le risque de cette maladie.
- Sédentarité : Le manque d'exercice physique constitue également un facteur de risque.
- Tabagisme et alcool : La consommation de tabac et d'alcool peut augmenter le risque de développer un cancer colorectal.
Symptômes
Les signes du cancer colorectal varient d'une personne à l'autre, mais les symptômes les plus courants incluent :
- Des changements dans les habitudes intestinales (diarrhée ou constipation),
- Du sang dans les selles,
- Des douleurs abdominales persistantes,
- Une fatigue inexpliquée,
- Une perte de poids inexpliquée.
Diagnostic et traitement
Le dépistage précoce est essentiel pour améliorer les chances de guérison. Parmi les méthodes de dépistage, on retrouve la coloscopie, les tests de recherche de sang occulte dans les selles et la sigmoïdoscopie.
En termes de traitement, plusieurs options sont envisageables, selon le stade de la maladie :
- Chirurgie : Retrait de la tumeur et des tissus environnants affectés.
- Chimiothérapie : Utilisation de médicaments pour détruire les cellules cancéreuses.
- Radiothérapie : Traitement par rayons X à haute énergie pour détruire les cellules cancéreuses.
Prévention
La prévention du cancer colorectal repose sur un mode de vie sain, incluant :
- Une alimentation équilibrée, riche en fibres et en légumes,
- La pratique régulière d'exercice physique,
- L'arrêt du tabagisme,
- La réduction de la consommation d'alcool.
Le dépistage régulier est également crucial pour détecter la maladie à un stade précoce, offrant ainsi de meilleures chances de traitement efficace.
Il est essentiel de consulter un professionnel de santé en cas de symptômes suspects ou pour obtenir des conseils concernant le dépistage et la prévention du cancer colorectal.

Programme National De Dépistage du Cancer Colorectal
Programme National de Dépistage du Cancer Colorectal
Un test rapide, fiable et indolore qui pourrait vous sauver la vie !
Le dépistage du cancer colorectal est recommandé tous les deux ans pour les hommes et les femmes âgés de 50 à 74 ans, sans symptômes ni antécédents médicaux.
Ce test simple et rapide permet de détecter la présence de sang dans les selles. Grâce à ce dépistage, il est possible d'identifier un polype avant qu’il ne se transforme en cancer, ou de repérer un cancer à un stade précoce. Un cancer détecté tôt offre des chances de guérison considérablement accrues.
Chaque année, plus de 2,5 millions de personnes participent à ce dépistage en France.
Le test peut être effectué à domicile. Il est simple, fiable et entièrement gratuit.
Je commande en ligne mon kit de dépistage
Le cancer colorectal est un cancer ÉVITABLE, parlons-en au docteur Amaris !
Consultez votre hépato-gastroentérologue le Dr Juan Amaris
En savoir plus
Comprendre l’ulcère gastrique et l’ulcère duodénal
L’ulcère gastrique et l’ulcère duodénal sont deux affections fréquentes de l’appareil digestif qui touchent respectivement l’estomac et la première partie de l’intestin grêle, appelée duodénum. Ces lésions correspondent à une perte de substance de la paroi digestive, pouvant entraîner des douleurs et des complications.
Causes et facteurs favorisants
Dans la majorité des cas, ces ulcères sont dus à une infection par la bactérie Helicobacter pylori, qui altère la muqueuse digestive et favorise l’apparition de plaies. Une autre cause fréquente est la prise prolongée d’anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène ou l’aspirine, qui réduisent la protection naturelle de la muqueuse.
Le stress et l’alimentation peuvent aggraver les symptômes, bien qu’ils ne soient pas directement responsables de l’apparition de l’ulcère. Le tabac et l’alcool, quant à eux, favorisent l’évolution de la maladie et retardent la cicatrisation.
Symptômes et différences entre ulcère gastrique et duodénal
Les ulcères provoquent principalement des douleurs abdominales :
- Ulcère gastrique : la douleur apparaît généralement pendant ou juste après les repas. Elle peut être associée à une sensation de lourdeur et de nausée.
- Ulcère duodénal : la douleur survient souvent à jeun, notamment la nuit ou plusieurs heures après un repas, et est soulagée par la prise alimentaire.
Dans certains cas, des complications peuvent survenir, comme des saignements digestifs (hémorragies) ou une perforation de la paroi digestive, nécessitant une prise en charge médicale urgente.
Diagnostic et traitement
Le diagnostic repose sur la fibroscopie digestive (gastroscopie), un examen permettant d’explorer l’estomac et le duodénum à l’aide d’une caméra, et de réaliser des prélèvements si nécessaire.

- Eradication de Helicobacter pylori si la bactérie est présente, grâce à une association d’antibiotiques et d’antiacides.
- Inhibiteurs de la pompe à protons (IPP) pour réduire l’acidité gastrique et favoriser la cicatrisation de l’ulcère.
- Arrêt des AINS si leur prise est à l’origine de l’ulcère, ou adaptation du traitement si leur usage est indispensable.
- Hygiène de vie : réduction du tabac, de l’alcool et des repas trop épicés ou acides.
Avec un traitement adapté, la majorité des ulcères guérissent en quelques semaines. Toutefois, un suivi médical est recommandé pour prévenir les récidives et éviter d’éventuelles complications.
Si vous ressentez des douleurs persistantes ou des symptômes évocateurs, il est essentiel de consulter le Docteur Juan Amaris afin d’établir un diagnostic précis et de mettre en place un traitement adapté.
Tout savoir sur les différentes hépatites
Voici un aperçu des principales formes d'hépatite :
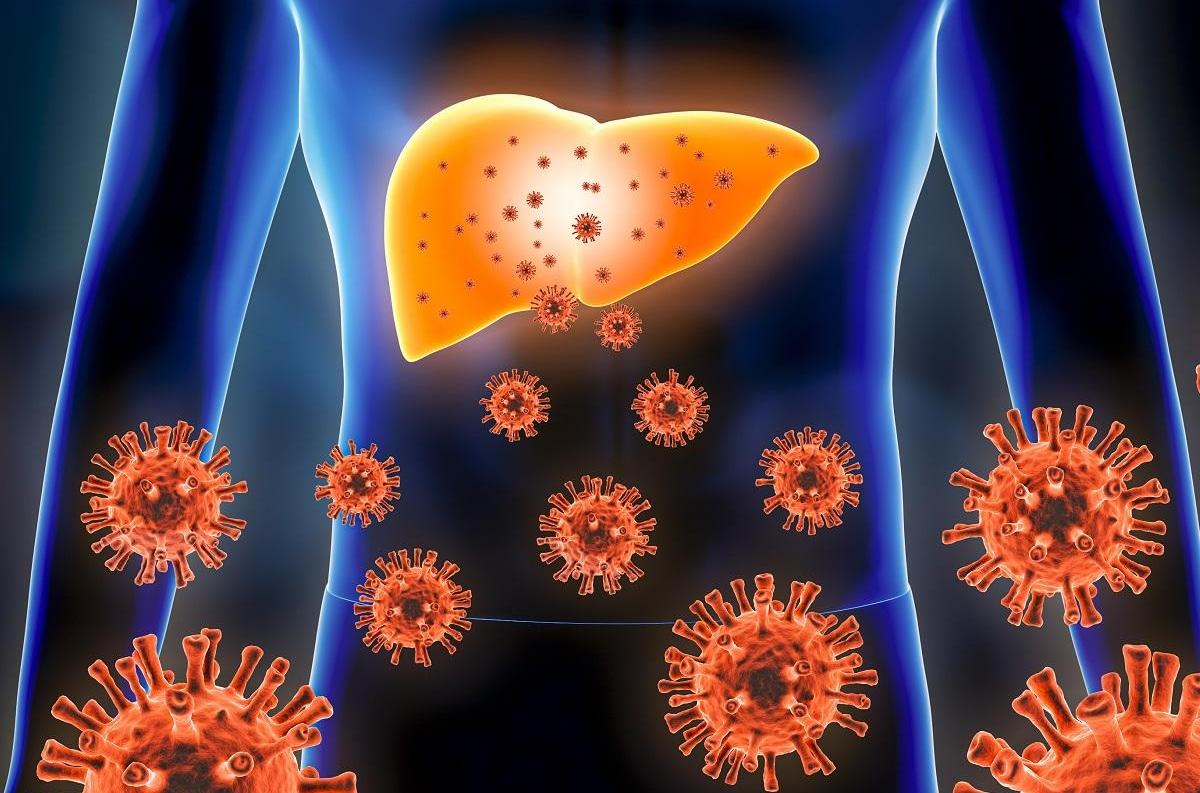
1. Hépatites virales
Les hépatites virales sont les formes les plus courantes et sont causées par des virus spécifiques. Il existe cinq principaux types d'hépatites virales :
• Hépatite A (VHA) :
◦ Transmission : Principalement par l'ingestion d'aliments ou d'eau contaminés par des matières fécales (voie féco-orale).
◦ Symptômes : Fièvre, fatigue, perte d'appétit, nausées, jaunisse.
◦ Pronostic : Généralement aiguë et auto-limitée; rarement chronique. La guérison est souvent complète en quelques semaines à quelques mois.
◦ Prévention : Vaccin disponible.
• Hépatite B (VHB) :
◦ Transmission : Contact avec le sang, le sperme ou d'autres fluides corporels infectés, souvent par des rapports sexuels non protégés, le partage de seringues, ou de la mère à l'enfant pendant l'accouchement.
◦ Symptômes : Similaires à ceux de l'hépatite A, mais peuvent être plus graves.
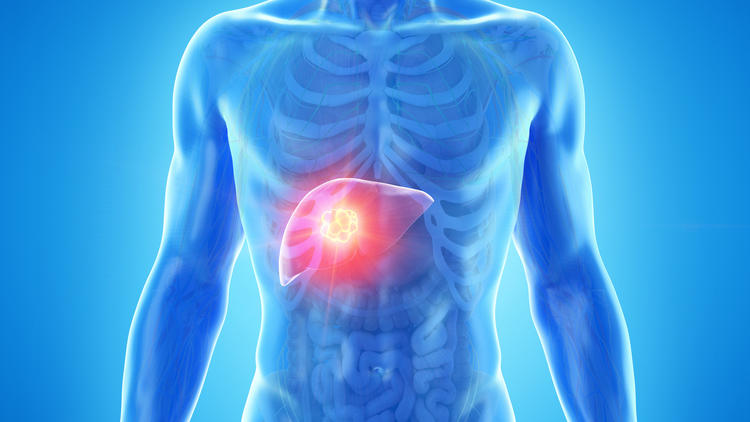
◦ Pronostic : Peut évoluer vers une infection chronique, augmentant le risque de cirrhose et de cancer du foie.
◦ Prévention : Vaccin disponible.
• Hépatite C (VHC) :
◦ Transmission : Principalement par contact avec du sang contaminé (partage de seringues, transfusions sanguines non sécurisées avant 1992).
◦ Symptômes : Souvent asymptomatique dans les phases initiales, ce qui conduit à une infection chronique dans 75-85 % des cas.
◦ Pronostic : Risque élevé de cirrhose et de cancer du foie. Traitement efficace disponible (antiviraux à action directe).
◦ Prévention : Pas de vaccin, prévention basée sur la réduction des risques (utilisation de matériel stérile, protection lors des rapports sexuels).
• Hépatite D (VHD) :
◦ Transmission : Similaire à celle de l'hépatite B, le virus de l'hépatite D ne peut infecter qu'en présence du virus de l'hépatite B.
◦ Symptômes : Aggrave les symptômes et l'évolution de l'hépatite B.
◦ Pronostic : Peut entraîner une forme plus grave de maladie hépatique.
◦ Prévention : La vaccination contre l'hépatite B protège également contre l'hépatite D.
• Hépatite E (VHE) :
◦ Transmission : Principalement par l'eau contaminée (voie féco-orale), plus fréquente dans les pays en développement.
◦ Symptômes : Similaires à ceux de l'hépatite A.
◦ Pronostic : Généralement aiguë et auto-limitée. Peut être grave chez les femmes enceintes.
◦ Prévention : Vaccin disponible dans certains pays, mesures d'hygiène pour prévenir la contamination.
• Cause : Consommation excessive d'alcool sur une longue période.
• Symptômes : Douleur abdominale, jaunisse, nausées, fatigue.
• Pronostic : Peut évoluer vers une cirrhose, une insuffisance hépatique. La gravité dépend de la quantité et de la durée de consommation d'alcool.
• Traitement : Arrêt de la consommation d'alcool, prise en charge médicale, éventuellement transplantation hépatique en cas de cirrhose terminale.
3. Hépatite médicamenteuse (toxique)
• Cause : Réaction toxique du foie à certains médicaments, herbes médicinales ou substances chimiques.
• Symptômes : Varient selon l'agent en cause; jaunisse, fatigue, douleurs abdominales.
• Pronostic : Le pronostic dépend de l'arrêt rapide de l'exposition à la substance toxique.
• Traitement : Arrêt du médicament ou de la substance responsable, soins de soutien.
4. Hépatite auto-immune
• Cause : Maladie auto-immune où le système immunitaire attaque les cellules du foie.
• Symptômes : Fatigue, douleurs articulaires, jaunisse, prurit (démangeaisons).
• Pronostic : Peut évoluer vers une cirrhose si non traitée.
• Traitement : Immunosuppresseurs (comme les corticostéroïdes) pour réduire l'inflammation.
5. Hépatite non-alcoolique (stéato-hépatite non alcoolique)
• Cause : Accumulation de graisse dans le foie sans consommation excessive d'alcool (associée à l'obésité, le diabète de type 2, etc.).
• Symptômes : Souvent asymptomatique, peut causer fatigue et douleurs abdominales.
• Pronostic : Peut évoluer vers une cirrhose ou un cancer du foie.
• Traitement : Perte de poids, gestion du diabète, exercice physique.
Conclusion
Les hépatites couvrent un large spectre de maladies du foie avec des causes, des traitements et des préventions variés. Un diagnostic précoce et une gestion appropriée sont essentiels pour éviter les complications graves, y compris la cirrhose et le cancer du foie. La vaccination, notamment contre les hépatites A et B, et des mesures d'hygiène appropriées sont des moyens clés pour prévenir certaines de ces infections.
Prenez soin de votre foie, car il joue un rôle vital dans votre santé globale.
N'oubliez pas de consulter le Docteur Juan Amaris pour des conseils personnalisés en fonction de votre état de santé spécifique.
Consultez votre hépato-gastroentérologue le Dr Juan Amaris

